30岁的李女士和丈夫一起经营着一个早点摊,像往常一样,李女士凌晨4点起来准备生意,突然手里的擀面杖握不住掉在了地上,觉得左半边身子发软,以为是劳累过度,就回家休息。结果发现不仅肢体无力没有改善,反而越来越重,还出现吞咽困难,说话也不利索了。
丈夫见状赶紧送李女士到山西医科大学第一医院,经询问病史、仔细查体和完善检查,考虑李女士患有延髓腹侧海绵状血管瘤伴出血,由苗旺博士收入神经外科住院。
李女士一年多以前曾有过脑干出血的病史,就诊于省内其他医院,当时被主管医生告知延髓为生命禁区,不能手术,建议保守治疗。由于病变位于脑干的深部且压迫着脑干,稍有损伤就有可能发生呼吸抑制、大小便失禁、高位截瘫甚至猝死,对于全国乃至全世界的神经外科专家都是巨大的挑战。李女士此次为第二次出血,出现了明显的神经功能障碍,且呈进行性加重。“是瘫了再做手术,还是手术后瘫了再回去?”成为李女士一家面临的困境,经过深思熟虑,李女士选择了在山西医科大学第一医院神经外科接受手术治疗。
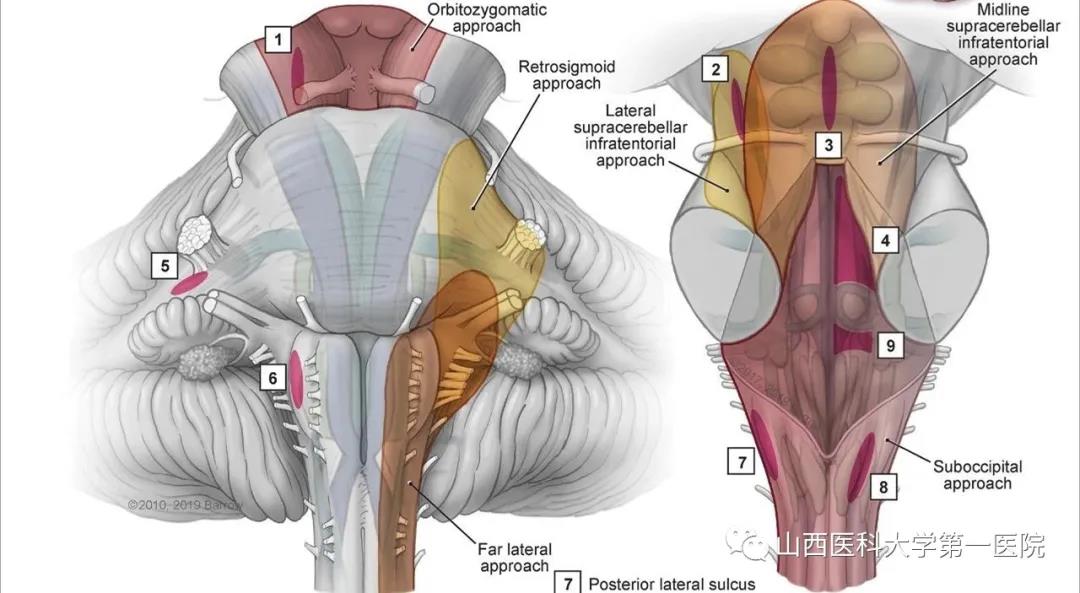
近年来,随着神经外科医生对脑干解剖、功能的认识不断提高,已经开始通过脑干安全区或者病变突破脑干区进行手术治疗。脑干进一步分为中脑、桥脑和延髓三个部分,其中延髓位于脑干最下端,上接桥脑,下接颈髓,控制着人的呼吸、心跳、四肢运动感觉等关乎性命的功能,也是后组颅神经(舌咽、迷走、副及舌下神经)发出的地方。李女士出现的言语含糊、声音嘶哑、吞咽困难、构音障碍、左侧肢体偏瘫、偏麻、伸舌右偏就是延髓腹侧病变的典型症状。
苗旺博士将李女士的情况提请全科疑难病例讨论,神经外科主任王宏勤教授认为此病例诊断明确,符合脑干海绵状血管瘤的手术指征:进行性神经功能障碍、反复出血、病灶增大。建议手术通过相对安全的路径即远外侧髁上入路——经前外侧沟到达病灶,术后患者的功能障碍可能会有所改善。此外,考虑患者为女性,对美观的要求较高,传统远外侧入路切口大而且暴露在头发之外,要求在不影响手术质量的前提下,尽量将切口隐藏在发际内。同时利用神经导航实时定位、术中电生理监测最大程度提高手术的精准与安全。
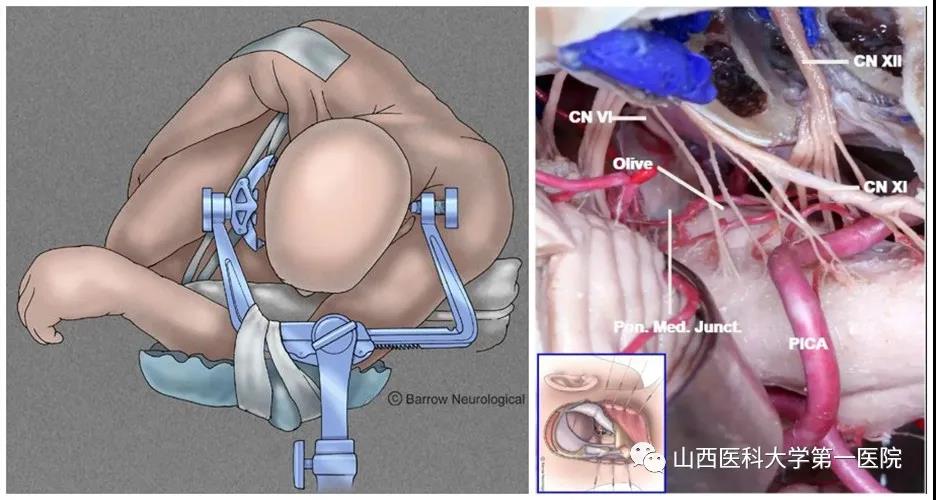
脑干海绵状血管瘤伴出血的手术时机也很有讲究,并非越快越好,最佳手术时机在出血后的第三周。手术如期进行,做S型切口,完全位于发际内,不会影响患者容貌。根据术前影像检查提示,选取延髓前外侧沟、椎动脉与舌下神经交汇点的外侧为脑干切入点。由于延髓受损对患者呼吸、心率影响极大,稍有不慎就会出现呼吸心跳骤停。手术由王宏勤教授主刀,助手苗旺博士、神经电生理监测医生王欢、麻醉医生杨静、手术室护士韩婷积极配合,从患者体位摆放、头架安置、电生理监测及导航设备调试到最后患者麻醉苏醒,用时共计十余小时,不仅完全切除肿瘤,且术中未出现电生理监测异常及呼吸、心率的显著变化。术毕患者即刻清醒,自主呼吸恢复。
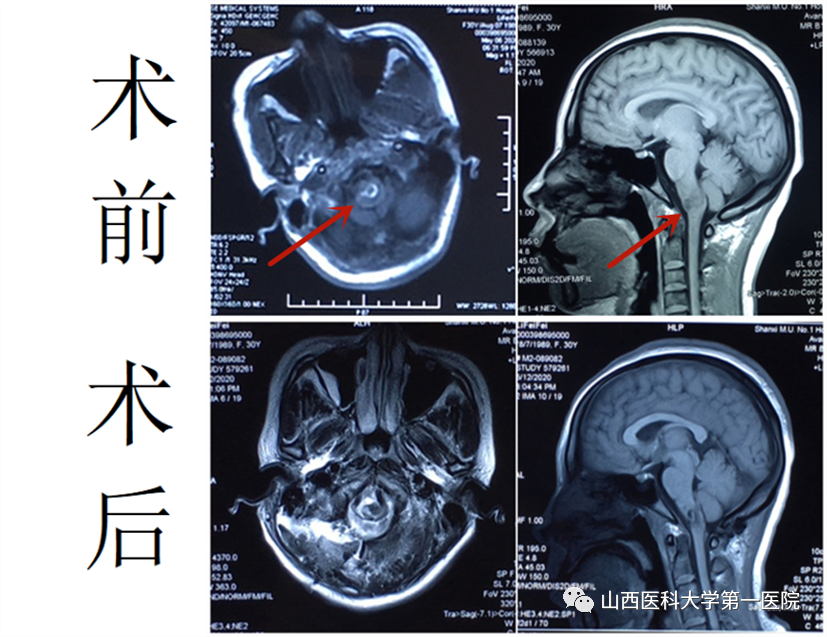

由于是接台手术,结束时已经凌晨3点。术后第二天,复查头颅CT,术区无出血,延髓形态恢复,患者精神状态明显好转,拔除气管插管,转入普通病房。术后第5天,患者经口饮食改善,言语较前清晰,拔除留置了20天的胃管,并开始早期床旁肢体康复训练。第10天时,患者左上肢肌力由术前的0级(瘫痪)提高到2-3级(可抬离床面),左下肢肌力亦改善,可下地走路。后患者转入康复科进一步肢体锻炼及言语、吞咽训练。


山西医科大学第一医院神经外科是山西省神经外科的发源地,始终贯彻“敬畏生命,救死扶伤”的院训,源源不断的为全省乃至全国培养输送神经外科人才,保持着对国内外神经外科领域最新研究成果和技术的学习与实践,尤其面对疑难病例时,屡屡通过仁爱之心和精湛医术给绝望中的患者带来新的希望。

