研究显示,新型冠状病毒在体内造成的变化以及所采取的治疗措施,都可能是吞咽困难的危险因素。如急性呼吸窘迫综合征、多器官衰竭、败血症、神经并发症、嗅觉丧失、重症监护中使用的镇静剂、无创机械通气、氧气治疗、插管、气管切开术,营养不良和肌肉萎缩等。研究表明,20.6%的新冠病毒感染患者患有吞咽困难。然而,随着进一步研究的开展,这一比例被认为会增加。
接下来,我们从不同方面了解新冠病毒感染与吞咽困难的关系。
(一)患者自身因素
1.衰老
健康的老年人由于衰老也存在不同程度的吞咽困难,老年人新冠病毒感染后可能会导致吞咽困难的发展或增加。在新冠病毒感染患者的研究中,60岁以上的患者死亡率高出18倍;而80岁以上的患者死亡率高出约70倍。
2.合并疾病
心血管、代谢/内分泌和呼吸系统疾病是导致脑血管疾病的危险因素,从而间接导致口咽吞咽困难。此外,在慢性阻塞性肺疾病(COPD)、哮喘、肺纤维化和心力衰竭的病例中,导致吞咽困难和误吸的风险增加。
3.吸烟
吸烟导致肺活量下降,慢性炎症会加速由疾病引起的肺损伤。新冠病毒感染住院通常与因肺炎、肺或非肺原因发生的急性呼吸窘迫综合征(ARDS)有关。新冠病毒感染患者常见的症状是呼吸急促和呼吸困难,呼吸-吞咽失调可增加吞咽困难风险的误吸的风险。
(二)新冠病毒感染疾病对吞咽困难(PED)影响
1.呼吸急促和呼吸困难
是新冠病毒感染患者常见的症状。呼吸频率增加(>25次/分钟)和呼吸-吞咽协调中断都增加了健康人和有吞咽困难风险的人误吸的风险。研究发现在呼吸模式紊乱的患者中肺内有大量液体(100毫升)的误吸,当SpO2<94%时误吸的风险明显增加。
2.味觉丧失
味觉和嗅觉在饮食选择、新陈代谢、饮食习惯和生活质量方面起着重要作用。味觉/嗅觉障碍是新冠病毒感染患者最常见的症状之一。感染后7至14天出现改善,但某些患者可能持续存在,从长远来看,可能会面临吞咽困难和营养问题,我们有必要对这一问题给予更多关注。
3.中枢神经系统损伤
由于中枢神经系统的直接感染、氧化应激增加和低氧血症导致精神错乱的认知功能和意识障碍,从而影响到吞咽的所有阶段,增加了误吸的风险。
4.营养失调
老年综合征患者在重症监护期间,由于镇静剂剂量增加和阿片类药物的应用,导致新冠病毒感染患者的肠道运动障碍、体重减轻和恶液质,患者出现营养不良和肌肉萎缩从而增加吞咽困难的风险。
(三)新冠病毒感染的治疗对PED影响
1.很多重症新冠病毒感染患者出现急性呼吸窘迫综合征(ARDS)时,在ICU接受了有创或非侵入性呼吸支持,在插管和拔管后常见的并发症是口咽吞咽困难(PED)。
(1)高流量氧气疗法(鼻高流量氧疗-HHO2)
治疗新冠病毒感染患者继发于肺部的低氧血症是一种比有创通气干预更可靠的有效方法。然而,这种稳定的正压持续作用于咽喉的感受器会导致这些区域感觉减退,吞咽反射延迟,喉内收,主动咳嗽和咳嗽反射减弱,呼吸-吞咽模式中断等一系列不良后果。
(2)气管插管
新冠病毒感染、严重ARDS的患者需要被转移到重症监护病房(ICU)进行插管机械通气。短期和长期插管可能会导致喉部损伤,影响吞咽和发声。在ICU的研究报告说,83%到94%的喉部损伤是在平均一周的插管后出现的,一半的患者出现了由此导致的吞咽困难。每一次插管两天或更长时间被认为是慢性吞咽困难的危险因素。
(3)气管切开术
气管切开术会导致喉咽感觉丧失、声门关闭不全和声门下压力降低,增加吞咽困难和分泌物吸入的风险。新冠病毒感染患者气管切开术在机械通气的情况下与误吸有关,高达82%的患者为隐性误吸。气管切开术会导致吞咽时的咽喉部功能障碍包括喉活动减少、肌肉萎缩、声带麻痹、食道梗阻、气管食管瘘等。
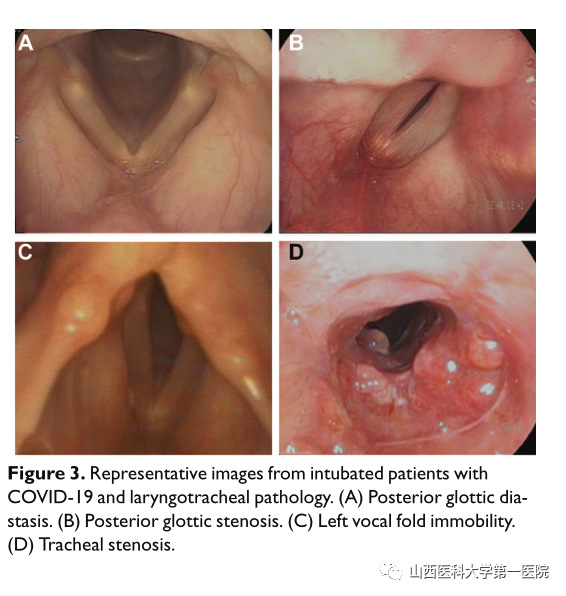
(图3)所示喉镜下插管和/或气管造口术后喉损伤的图像:
A声门后分离;B声门后狭窄;C左侧声带固定;D气管狭窄
2.ICU中使用的镇静剂和阿片类药物会增加呼吸-吞咽协调障碍的风险。由于卧位和镇静剂的使用,胃食道反流的可能性也增加。
3.长时间俯卧位会增加唾液和分泌物误吸的风险。

